
为促进我国血液肿瘤的诊治与研究整体水平的提高做出贡献,由中国抗癌协会、中国抗癌协会整合血液肿瘤委员会主办,中国抗癌协会血液肿瘤专业委员会、肿瘤血液病学专业委员会、血液肿瘤整合康复专业委员会、血液病转化医学专业委员会、中西整合白血病专业委员会、中西整合
两个体系的建立
梁爱斌教授团队建立了两个重要的体系,以提升CAR-T细胞治疗的安全性和有效性。首先,团队制定了CAR-T细胞治疗的风险分层诊疗体系,旨在为不同患者制定个性化的治疗规范指南,以优化治疗效果并降低风险。其次,团队还建立了CAR-T治疗相关毒副反应管理体系,通过撰写相关管理指南和制定国内行业标准,系统地规范和管理CAR-T治疗过程中可能出现的毒副反应。
内容1:基于疾病精准分类和危险分层的多学科CAR-T诊疗体系
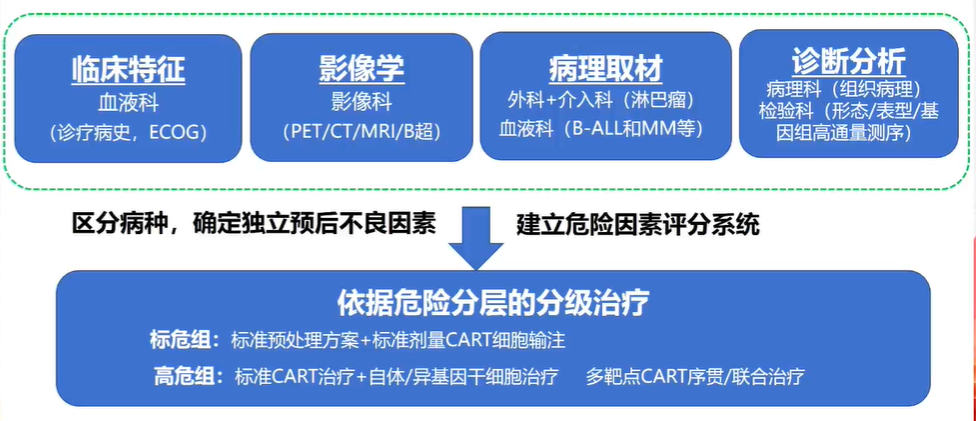
内容2:基于多学科合作的CAR-T毒副反应分层分级管理体系

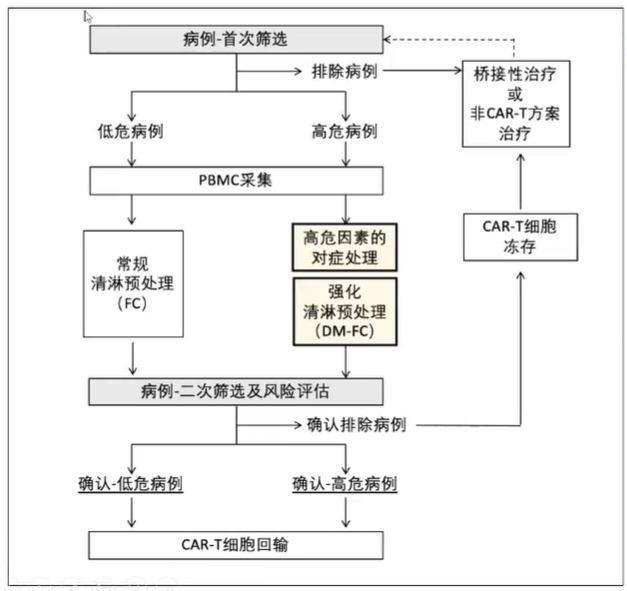
在CAR-T治疗的患者筛选过程中,需要进行两轮筛选程序,以确保患者的安全性和治疗效果。首次筛选旨在评估患者的基本条件和病情,符合条件的患者将接受CAR-T治疗。对于不适合直接进行CAR-T治疗的患者,需要接受桥接治疗或其他非CAR-T治疗方案,以改善其健康状况。一旦患者的条件有所改善,将进行二次评估,以确保他们能够安全地接受CAR-T治疗。
CD19 CAR-T细胞疗法的相关治疗进展
CD19 CAR-T治疗R/R DLBCL的疗效预测模型
上海市同济医院的一项研究纳入了80例接受CD19 CAR-T治疗的复发或难治性
CD19 CAR-T无法改善双表达合并TP53突变DLBCL患者的预后
DLBCL是
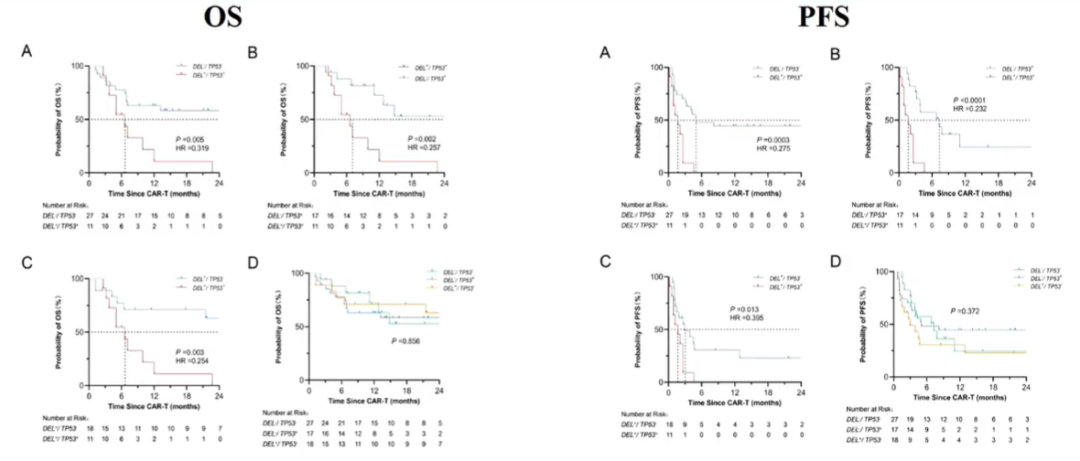
一项来自上海市同济医院和上海交通大学医学院附属瑞金医院的研究,共纳入73例来在2019年1月1日至2023年8月31日期间接受CD19 CAR-T治疗的患者。患者在接受CAR-T输注时的中位年龄为59岁(IQR:49-67)。CAR-T输注后的中位随访时间是22.7个月(IQR:12.23-34.17)。研究结果显示,CAR-T治疗对单独存在DEL异常及TP53异常的患者均具有一定疗效,其短期预后与无相关遗传学异常的患者相似。
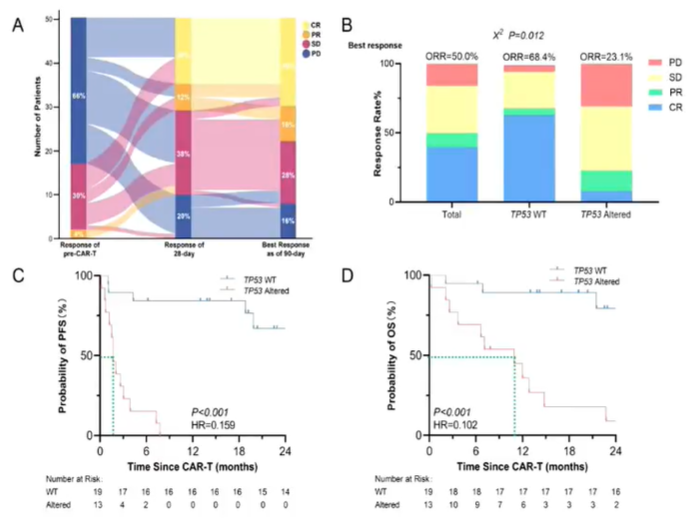
一项回顾性分析评估了自2017年以来在同济医院接受CD19 CAR-T细胞治疗的R/R DLBCL患者的疗效和预后,并进行了统计学分析。在所有接受TP53基因测序和FISH检测的患者中,发现合并有TP53异常和DEL的患者表现出更差的治疗效果和更快的疾病进展。研究结果显示,90天的总缓解率(ORR)仅为23.1%,这些患者的中位无进展生存期(PFS)不足3个月,中位总生存期(OS)不足1年。
双靶点CAR-T显著改善TP53突变淋巴瘤的预后
研究显示,多靶点CD20/CD19 Bi-CAR-T治疗R/R B细胞非霍奇金淋巴瘤患者的6个月PFS率为83.2%(95%CI:69.1-100.0),中位DOR未达到。中位随访时间为30个月(范围:3.1-46.2),中位持续缓解未达到。截至2023年9月25日,23例患者保持完全缓解,10例患者缓解时间超过36个月。9/47例患者存在TP53突变,接受双靶CAR-T治疗后均获得了长期生存。
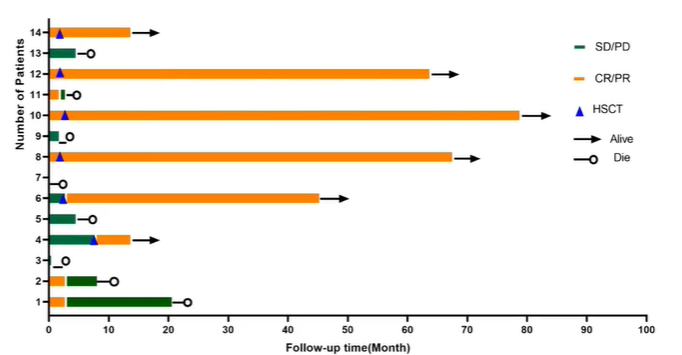
CAR-T联合HSCT显著改善Burkitt 淋巴瘤的预后
21例Burkitt淋巴瘤患者接受CAR-T细胞治疗联合造血干细胞移植(HSCT),其中14例成功完成CAR-T治疗。结果表明,对于复发难治的成人Burkitt淋巴瘤患者,接受CAR-T联合HSCT治疗后,至少有50%的患者能够实现良好的长期生存。
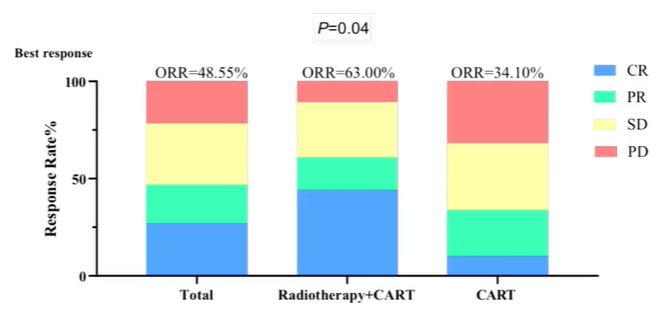
放疗是否会提高特殊部位R/R NHL的疗效?
皮肤浸润的淋巴瘤患者的治疗效果通常较差。一项研究显示,单独接受CAR-T细胞治疗的患者,其缓解率仅为12%。然而,当患者在接受放疗后再进行CAR-T治疗时,缓解率显著提高,完全缓解(CR)率达到46.5%。
中枢神经系统R/R NHL的疗效
最后,梁爱斌教授分享了一项国内多中心的回顾性临床研究,该研究旨在评估CAR-T细胞治疗在难治复发的伴有中枢浸润的成人B细胞淋巴瘤患者中的有效性和安全性。研究共纳入65例患者,其中54例为可评估病例。结果显示,ORR为60%,CR率为35%,部分缓解(PR)率为15%。中位PFS为6个月(95%CI:1.23-10.77),中位OS为11.3个月(95%CI:5.54-17.06)。安全性可控且接受过≤3线治疗的患者预后明显更好。